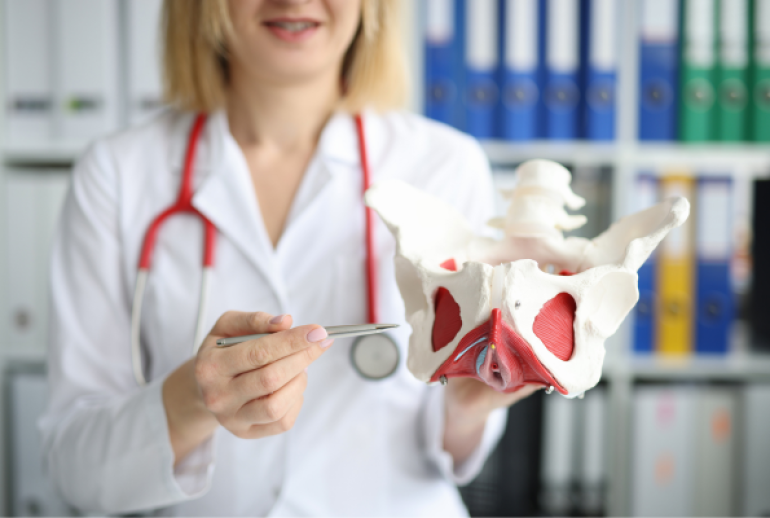
Vous êtes tombé, vous ressentez une douleur intense dans le bas du dos ou au niveau du bassin, et vous vous demandez s’il pourrait s’agir d’une fracture du sacrum ? Cette blessure, souvent méconnue du grand public, mérite pourtant toute votre attention. Dans cet article, je vais vous expliquer en détail ce qu’est une fracture du sacrum, comment la reconnaître, et surtout, quelles sont les options de traitement disponibles.
| 🔍 Symptômes | 📊 Diagnostic | 💊 Traitement conservateur | ⚕️ Traitement chirurgical |
|---|---|---|---|
| Douleur intense bas du dos/bassin Aggravation debout/marche Amélioration au repos Difficulté à se lever 25% avec atteinte neurologique |
Radio : 30% de détection seulement Scanner : 66% de sensibilité IRM : examen de référence (98,6%) Souvent fracture « occulte » |
Pour fractures non déplacées et stables Gestion de la douleur Mobilisation progressive Éviter position assise prolongée Si pas d’amélioration en 1 semaine : chirurgie |
Indications : déplacement >1cm, instabilité, lésion neuro Vis ilio-sacrées (plus fréquent) Sacroplastie (ciment) Barre trans-sacrée Mobilisation plus rapide |
| ⏱️ Pronostic : Consolidation en 3-6 mois | Récupération complète : jusqu’à 1 an | Risque complications neurologiques : 25% (vésicales, rectales, sexuelles) | |||
Qu’est-ce qu’une fracture du sacrum et comment survient-elle ?
Le sacrum est un os triangulaire situé à la base de la colonne vertébrale, juste au-dessus du coccyx. Il s’articule latéralement avec les os iliaques pour former l’anneau pelvien. Une fracture du sacrum survient lorsque cet os se brise, généralement suite à un traumatisme. Contrairement à ce qu’on pourrait penser, ces fractures ne sont pas rares : elles représentent entre 30 et 45% des fractures de l’anneau pelvien.
Les fractures du sacrum peuvent être causées par différents types de traumatismes. Chez les personnes jeunes et actives, elles résultent habituellement d’un traumatisme à haute énergie comme un accident de la route ou une chute importante. Dans ces cas, la fracture est souvent associée à d’autres blessures.
Chez les personnes âgées, notamment celles souffrant d’ostéoporose, une simple chute de sa hauteur peut suffire à provoquer ce qu’on appelle une fracture de fragilité du sacrum. Ces fractures par insuffisance osseuse surviennent lorsque l’os affaibli ne peut plus résister aux charges normales du poids du corps.
Comment reconnaître les symptômes d’une fracture du sacrum ?
La présentation clinique d’une fracture du sacrum peut varier considérablement d’un patient à l’autre. Le symptôme le plus fréquent est une douleur dans le bas du dos ou la région sacrée, particulièrement intense lors de la mise en charge ou des mouvements.
Les signes évocateurs incluent :
- Une douleur qui s’aggrave en position debout ou lors de la marche
- Une amélioration de la douleur au repos ou en position couchée
- Une difficulté marquée à se lever d’une chaise
- Une sensibilité à la palpation de la région sacrée
- Parfois, une douleur irradiant vers l’aine
Il est important de noter que jusqu’à 25% des fractures du sacrum sont associées à des lésions neurologiques. Ces complications peuvent se manifester par des picotements, un engourdissement ou une faiblesse dans les jambes. Dans les cas les plus graves, on peut observer des troubles de la fonction vésicale, rectale ou sexuelle.
Pourquoi ces fractures sont-elles souvent manquées au diagnostic ?
Les fractures du sacrum ont longtemps été surnommées les « fractures occultes » en raison de leur tendance à passer inaperçues. Plusieurs facteurs expliquent ce phénomène frustrant pour les patients et les médecins.
Premièrement, les radiographies standard ne détectent que 30% des fractures du sacrum. La densité osseuse variable, particulièrement chez les personnes âgées, et la superposition des structures intestinales rendent l’interprétation difficile. De plus, chez les patients polytraumatisés, l’attention est souvent focalisée sur des blessures plus évidentes.
La symptomatologie peut également prêter à confusion. Beaucoup de patients ne se souviennent même pas d’un traumatisme spécifique, surtout dans le cas des fractures de fragilité. La douleur peut être attribuée à tort à des problèmes lombaires classiques, retardant ainsi le diagnostic approprié.
Quels examens permettent de confirmer le diagnostic ?
Face à une suspicion de fracture du sacrum, une approche diagnostique structurée s’impose. Le parcours commence généralement par une radiographie du bassin, même si son rendement diagnostique reste limité. Elle permet néanmoins d’exclure d’autres pathologies et de détecter d’éventuelles fractures associées de l’anneau pelvien antérieur.
Le scanner (tomodensitométrie ou TDM) offre une bien meilleure visualisation des fractures sacrées. Avec des reconstructions coronales et sagittales, il devient possible de caractériser précisément le trait de fracture. Cependant, même le scanner peut manquer certaines fractures sans déplacement.
L’IRM est considérée comme l’examen de référence pour diagnostiquer les fractures du sacrum, avec une sensibilité atteignant 98,6% contre seulement 66,1% pour le scanner. Elle détecte l’œdème osseux et les petites fractures trabéculaires invisibles au scanner. Les séquences STIR ou T2 avec saturation de graisse sont particulièrement performantes.
Fait intéressant, de nombreuses fractures du sacrum sont découvertes fortuitement lors d’IRM lombaires réalisées pour des lombalgies, puisque les symptômes peuvent mimer ceux d’une pathologie discale.
Comment classifier les fractures du sacrum ?
Plusieurs systèmes de classification existent pour les fractures du sacrum. La classification de Denis est historiquement la plus utilisée pour les fractures traumatiques à haute énergie. Elle divise le sacrum en trois zones :
- Zone 1 : fracture latérale aux foramens sacrés (50% des cas), avec un risque neurologique faible (5%)
- Zone 2 : fracture traversant les foramens sacrés, avec un risque neurologique modéré
- Zone 3 : fracture médiale aux foramens, impliquant le canal sacré, avec le taux le plus élevé de déficit neurologique (60%)
Pour les fractures de fragilité, la classification de Rommens et Hofmann s’avère plus pertinente. Elle distingue quatre types principaux selon la stabilité de l’anneau pelvien, allant des fractures isolées de l’anneau antérieur (Type I) aux fractures bilatérales déplacées du sacrum (Type IV). Cette classification guide directement les décisions thérapeutiques.
Quelles sont les options de traitement disponibles ?
Le choix entre traitement conservateur et chirurgie dépend de plusieurs facteurs : le type de fracture, le déplacement, la stabilité de l’anneau pelvien, la présence de lésions neurologiques, et l’état général du patient.
Le traitement conservateur : pour qui et comment ?
Le traitement non chirurgical convient aux fractures non déplacées et stables, particulièrement les fractures de zone 1 selon Denis. L’objectif principal est de permettre une mobilisation précoce avec contrôle de la douleur.
Ce traitement comprend :
- Une gestion rigoureuse de la douleur avec des analgésiques adaptés
- Une mobilisation progressive avec mise en charge selon la tolérance
- L’évitement de positions assises prolongées sur des surfaces dures
- L’utilisation de coussins en forme de bouée pour soulager la pression
- Un suivi radiologique pour s’assurer de l’absence de déplacement secondaire
Il est crucial de noter que si la douleur ne s’améliore pas dans la semaine suivant le début du traitement, ou si la mobilisation reste impossible, une intervention chirurgicale doit être envisagée. L’alitement prolongé, particulièrement chez les personnes âgées, expose à des complications graves comme les thromboses veineuses, les infections urinaires et respiratoires.
Le traitement chirurgical : quelles techniques ?
La chirurgie est recommandée pour les fractures déplacées de plus d’un centimètre, les fractures instables, en cas de lésion neurologique, ou lorsque le traitement conservateur échoue. Plusieurs techniques mini-invasives ont largement remplacé les approches chirurgicales ouvertes.
La fixation par vis ilio-sacrées représente la technique la plus couramment utilisée. Elle consiste à insérer des vis percutanées à travers l’os iliaque jusque dans le corps vertébral de S1 et/ou S2, sous contrôle fluoroscopique ou avec guidage 3D. L’utilisation de deux vis offre une meilleure stabilité qu’une seule. Chez les patients ostéoporotiques, l’augmentation par ciment peut améliorer la tenue des vis.
La sacroplastie consiste à injecter du ciment osseux (polyméthacrylate de méthyle) dans le sacrum fracturé, similaire à la vertébroplastie. Cette technique vise principalement le soulagement de la douleur et la restauration de l’intégrité mécanique de l’os. Elle est particulièrement adaptée aux fractures de fragilité isolées.
L’ostéosynthèse par barre trans-sacrée utilise une barre filetée de 6 mm placée perpendiculairement au trait de fracture à travers le corridor sacré. Des écrous sont ensuite serrés de chaque côté pour créer une compression interfragmentaire. Cette technique nécessite une anatomie favorable avec des corridors sacrés de dimensions suffisantes.
Pour les fractures les plus complexes, notamment les fractures en U ou en H avec dissociation spino-pelvienne, une fixation lombo-pelvienne s’impose. Cette technique combine des vis pédiculaires dans les vertèbres lombaires (généralement L4 et/ou L5) avec des vis iliaques, reliées par des tiges. Elle peut être réalisée de manière percutanée pour minimiser le traumatisme tissulaire.
Quelles sont les complications possibles d’une fracture du sacrum ?
Les fractures du sacrum peuvent entraîner diverses complications à court et long terme. La complication la plus redoutée reste l’atteinte neurologique, présente initialement chez environ 25% des patients.
Ces déficits neurologiques peuvent se manifester par :
- Une faiblesse ou une paralysie des membres inférieurs
- Des troubles sensitifs (engourdissement, picotements)
- Une dysfonction vésicale (incontinence ou rétention urinaire)
- Une dysfonction rectale (incontinence fécale)
- Des troubles de la fonction sexuelle
Concernant les dysfonctions sexuelles, les études montrent qu’elles affectent 40 à 60% des patients après une fracture du sacrum, avec un impact significatif sur la qualité de vie. Les hommes semblent particulièrement vulnérables, avec jusqu’à 50% rapportant des difficultés.
Du côté chirurgical, les complications incluent le risque de lésion nerveuse iatrogène par mauvais positionnement des vis, les infections, et le descellement des implants, particulièrement chez les patients ostéoporotiques. Les thromboses veineuses constituent également un risque important, surtout en cas d’immobilisation prolongée.
Quel pronostic et quelle récupération peut-on espérer ?
Le pronostic d’une fracture du sacrum dépend principalement de la présence ou non d’un déficit neurologique initial. C’est le facteur prédictif le plus important de l’évolution fonctionnelle. Le déplacement de la fracture et les lésions associées influencent également le résultat final.
En termes de résultats fonctionnels, les études rapportent des scores de Majeed moyens autour de 75 points, correspondant à un résultat modéré à bon. L’indice d’incapacité d’Oswestry moyen se situe généralement autour de 10 points, indiquant une incapacité légère.
La consolidation osseuse est attendue dans la grande majorité des cas, généralement en 3 à 6 mois. Cependant, la récupération fonctionnelle complète peut prendre bien plus longtemps, souvent jusqu’à un an ou plus.
Il est essentiel de comprendre que les déficits neurologiques qui persistent au-delà d’un an deviennent généralement permanents. La récupération des fonctions vésicales et sexuelles est particulièrement difficile, même avec une intervention chirurgicale. En revanche, les déficits moteurs et sensitifs des membres inférieurs montrent un meilleur potentiel de récupération, surtout lorsqu’une décompression nerveuse est réalisée.
Quelle prise en charge pour les fractures de fragilité chez les personnes âgées ?

Les fractures de fragilité du sacrum représentent une épidémie silencieuse touchant principalement les femmes ménopausées ostéoporotiques. Leur prévalence est largement sous-estimée, et on s’attend à ce que leur nombre triple d’ici 2030 avec le vieillissement de la population.
La prise en charge de ces patients nécessite une approche multidisciplinaire impliquant orthopédistes, gériatres, spécialistes de la douleur et kinésithérapeutes. L’objectif prioritaire diffère de celui des jeunes patients : il s’agit avant tout de permettre une mobilisation rapide, un contrôle efficace de la douleur, et une sortie précoce de l’hôpital vers une structure de rééducation adaptée.
Le traitement conservateur reste approprié pour les fractures non déplacées si un contrôle de la douleur satisfaisant est obtenu rapidement. En revanche, si la mobilisation demeure impossible après une semaine de traitement médical bien conduit, l’option chirurgicale doit être sérieusement considérée.
Les techniques mini-invasives comme les vis ilio-sacrées avec augmentation par ciment ou la sacroplastie sont particulièrement adaptées à cette population fragile. Elles permettent une reprise rapide de la marche tout en minimisant les risques liés à une chirurgie ouverte extensive.
Au-delà du traitement de la fracture elle-même, il est crucial de traiter l’ostéoporose sous-jacente pour prévenir de nouvelles fractures. Le facteur de risque le plus important d’une fracture de fragilité est l’existence d’une fracture de fragilité antérieure.
Traitement opératoire ou conservateur : que disent les études récentes ?
La littérature scientifique concernant la comparaison entre traitement chirurgical et conservateur des fractures du sacrum demeure relativement limitée, avec principalement des séries de cas et peu d’essais randomisés. Néanmoins, certaines tendances se dégagent.
Une étude récente n’a montré aucune différence significative entre les patients opérés et ceux traités conservativement concernant les scores d’incapacité d’Oswestry, la survenue de déficits neurologiques ou l’incidence des dysfonctions sexuelles. Ce constat suggère que les résultats fonctionnels à long terme dépendent davantage de la gravité initiale de la lésion que de la modalité thérapeutique choisie.
Cependant, la chirurgie présente des avantages indéniables dans certaines situations. Elle permet une mobilisation plus précoce, particulièrement importante chez les personnes âgées pour éviter les complications du décubitus. Elle stabilise définitivement la fracture, évitant le risque de déplacement secondaire. Enfin, elle offre la possibilité d’une décompression nerveuse directe en cas de déficit neurologique.
Le choix thérapeutique doit donc rester individualisé, tenant compte du type de fracture, de la stabilité de l’anneau pelvien, de l’âge et des comorbidités du patient, ainsi que de sa capacité à supporter un traitement conservateur prolongé.
Si vous souffrez d’une douleur persistante dans le bas du dos ou la région sacrée après une chute, même mineure, n’hésitez pas à consulter votre médecin. Une fracture du sacrum peut passer inaperçue sur de simples radiographies, et un diagnostic précoce permet d’instaurer le traitement le plus adapté à votre situation. La prise en charge moderne de ces fractures, qu’elle soit conservatrice ou chirurgicale mini-invasive, offre d’excellentes chances de récupération fonctionnelle, à condition d’être mise en œuvre rapidement et correctement. N’oubliez pas que votre mobilité et votre qualité de vie en dépendent.